文章插图
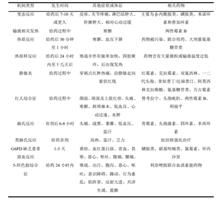
药物热机制的多样性使药物热的诊断缺乏特异的标准,不同机制的药物热临床表现及处理方法不尽相同,正确诊断药物热并判断可能的发生机制是妥善处理药物的第一步。在临床上遇到可疑的药物热,可结合各类型药物热的典型药物、发热特征、伴随症状、患者体质及疾病状态做出判断,权衡停用可疑药物的利弊做出处理。
药物热如何应对?两大措施,见机行事
抗菌药物是导致药物热最常见的药物。多数感染患者原有发热症状,抗菌药物引起的药物热比较隐匿,所以临床上往往不易发现。如不能够充分了解抗菌药物相关的药物热,在患者发热得不到控制时,往往会被认为抗感染强度不够而加强抗感染力度,这不仅会加重患者经济负担,还会造成病情进一步恶化,加重脏器功能的损害,更容易造成耐药菌的产生。那么抗菌药物相关性药物热如何进行临床治疗呢?界妹给大家小小地总结一下~
1
停药观察
治疗药物热的最有效方法是停止使用有关的药物,同时可配合物理降温的方法。尽量避免退热药的使用,因为退热药本身可能引起药物热。抗菌药物联合其他药物使用时,药物热的致热药物难以确定,所以在怀疑有药物热可能时一般采取停用所有治疗药物的措施对于临床上长期使用抗菌药物的患者出现长期发热,但又未出现药物热指征时,即使有感染指征存在也应当考虑到抗菌药物相关性药物热的可能,在病情允许的情况下,应当先停药观察。一般在停药后3 d内体温可降至正常。如3 d后体温未下降,可以排除药物热的可能,应当考虑有无其他发热原因。如3 d后体温下降但未能恢复正常,此时应当考虑除药物热外的其他发热原因。
2
换药观察
如患者使用抗菌药物较长一段时间后依旧发热,临床上怀疑抗菌药物相关性药物热的同时又无法排除感染进展性发热,加之患者病情恶化不允许停药时,此时不应盲目停药,应当在感染控制后再使用另一类抗菌药物观察治疗,可同时给予小剂量糖皮质激素预防危及生命的发热。更换抗菌药物前,应当进行微生物培养及药敏试验以更好地选择抗菌药物。
在临床治疗中,当高度怀疑发热与抗菌药物药物热有关时,一般首先观察患者有无抗菌药物相关性药物热临床相关的指征。如存在指征,可先停药观察;若无明显指征,但短暂停药不会导致病情恶化的情况下,也可以先采取停药观察的方法,以便诊断药物热或排除药物热的可能。停药前应当充分评估其他原因引起指征变化的可能,同时也应及时行微生物培养和药敏试验,以免盲目停药延误治疗。如确诊为感染进行性加重,此时病情不允许停用抗菌药物,即使怀疑药物热的可能,也不应盲目停药。应当在感染控制后再考虑停药,或将抗菌药物更换成分子结构完全不同的另一类抗菌药物观察治疗。
预防很重要!规范用药+患者监护
诊断和治疗抗菌药物药物热极其重要,预防其发生也同样重要。在临床上主要采取规范抗菌药物使用和分类重点监护的方法进行预防。
抗菌药物不规范使用是抗菌药物药物热高发的影响因素,在临床工作中不合理使用抗菌药物的情况很多,例如品种选择不合理、用法用量不合理、盲目联用或盲目更换品种、疗程过长等应用不合理的情况都会增加抗菌药物相关性药物热的发病率,所以应当对抗菌药物应用的每个环节进行规范。
抗菌药物致药物热有品种差异及个体差异,选用抗菌药物时可以在满足治疗的前提下尽可能规避易致药物热的品种,以减少药物热发生率。另外对于必须使用药物热高风险药物时或患者为易敏体质时,应当加强药学监护。
参考资料:
[1]张晓云,迪力夏提·艾尼瓦尔,曹明雪,周卫刚,赵庆国.药物热研究进展[J].解放军药学学报,2017,33(02):168-171.
[2]周铎.抗菌药物相关性药物热的临床诊断与治疗[J].医药导报,2015,34(01):50-52.
- 心衰治疗里程碑突破!首个miRNA药物证明安全有效!
- EULAR重磅更新:GRAPPA发布PsA治疗最新建议!IL-17抑制剂获一线推荐!
- RNA 靶向药物|设计策略与生产工艺优化
- 中山大学吴钧团队AFM:古老药物的重生!无药载体也能抗癌
- 乙肝药物靶标设计方向,核心蛋白HBc,在HBV复制中起重要作用
- Nature 综述导读:FDA 批准第 100 个抗体药物!抗体药物的研究方向在哪里?
- 抗抑郁药物与妊娠
- CGRP靶向偏头痛药物头对头研究!礼来启动Emgality四期临床试验
- 又一阿尔茨海默病药物获批!半年内已有四款盐酸美金刚口服药获批
- 初步探索:为什么「他汀类药物」会增加糖尿病风险?
