非创伤性结肠穿孔治疗(附6例报道)
 文章插图
文章插图
非创伤性结肠穿孔是指非外力作用引起的结肠穿孔 , 常见病因包括结肠肿瘤、炎性肠病、憩室炎、结肠血管病变、自发性穿孔等 。 非创伤性结肠穿孔发病凶险、病情进展快 , 病人可以在很短时间发展为严重感染甚至导致死亡;而且病因在短时间难以诊断清楚 , 急诊手术死亡率高 , 手术并发症多[1] , 临床诊断和处理较为困难 。 本院2018年5月-2020年5月共收治6例自发性结肠穿孔的病人 , 经过治疗后均痊愈出院 , 报道如下 。
1、临床资料
病例1(南京市)
女性 , 75岁 , 因“排便次数增多2月余”入院 。 患者2月前无明显诱因出现排便次数增多 , 每日排便20余次 , 多为黏液便 。 后于外院查全腹部CT示:乙状结肠肠壁增厚 , 周围可见少量气体影;肠镜示结肠肿瘤(见图1-1) , 病理提示高度疑癌 。 体格检查示左下腹可及直径约10cm肿物 , 压痛(+) , 未及反跳痛 。 辅助检查:白细胞13.44×109/L, 超敏C反应蛋白 39.08mg/L , 血红蛋白91g/L , 白蛋白33.2g/L , 血钾2.42mmol/L 。 以乙状结肠肿瘤伴穿孔入院 。 入院后予以禁食、肠外营养支持、抗感染等治疗一周后行剖腹探查术 , 术中探查发现盆腔可见黄色积液300ml、肿瘤近端肠壁可见撕裂样穿孔 , 局部有脓胎覆盖 , 近端肠管水肿明显 , 遂行左半结肠切除+横结肠造口术+腹腔引流术 , 术程顺利 。 术后恢复顺利 , 10天后出院 。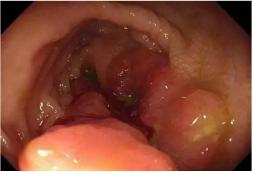 文章插图
文章插图
图1-1肠镜见结肠肿瘤
病例2(南京市)
女性 , 78岁 , 因“上腹部疼痛不适伴腹泻1天”入院 。 患者1天前无明显诱因出现上腹部疼痛 , 伴有腹泻 , 外院查CT示乙状结肠穿孔(图2-1) , 以“乙状结肠穿孔”入院;体格检查提示腹胀明显 , 腹部压痛(+) , 无反跳痛;血常规示中性细胞比率 93.74%、超敏C反应蛋白 323.48mg/L、总蛋白 58.5g/L、白蛋白 33.3g/L、降钙素原 9.77 ng/L、B型钠尿肽前体12537 pg/mL;建议急诊行手术治疗 , 患方拒绝 , 要求保守治疗 , 后转入ICU监护治疗 , 治疗后无明显好转 , 病情进一步加重 , 出现高热、血压下降等感染性休克症状;急查肠镜示乙状结肠穿孔(图2-2) , 与患者家属进一步沟通后行剖腹探查术;术中探查见乙状结肠可见1×1cm大小穿孔 , 肠壁颜色紫黑 , 表面附着大量脓苔 , 腹腔可见大量血性腹水(约500ml) , 遂决定性行横结肠造口+腹腔引流+乙状结肠穿孔修补术 , 术程顺利 。 术后予以禁食、肠外营养支持、抗感染、肠菌灌肠治疗等 , 1月后肠功能逐渐恢复、能进食半流饮食 , 出院 。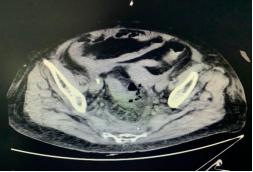 文章插图
文章插图
图2-1 CT示乙状结肠穿孔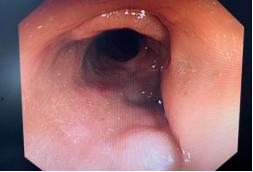 文章插图
文章插图
图2-2 肠镜见穿孔部位
病例3(无锡市)
女性 , 63岁 , 因“阴道内有粪样分泌物5月余”入院 , 患者5月前无明显诱因出现腹部疼痛 , 伴有低热 , 后出现阴道排气和粪性分泌物 , 予以抗炎治疗后稍有好转 , 于外院诊断为直肠阴道瘘 , 转我院就诊 。 患者既往子宫切除术手术史 , 阑尾手术史 , 拟诊直肠阴道瘘 。 入院体格检查提示腹软、下腹轻压痛 , 无反跳痛 , 肛门指检未见异常;消化道造影提示乙状结肠阴道瘘(图3-1) , 肠镜示乙状结肠多发憩室(图3-2) 。 考虑乙状结肠憩室穿孔致乙状结肠阴道瘘 , 予以保守治疗 , 包括禁食、肠外营养支持、生长抑素抑制肠液分泌等对症治疗 , 经治疗后患者未见明显阴道内排气排液 , 2周后好转出院 。
- 【医伴旅】200mg剂量的非戈替尼治疗中重度溃疡性结肠炎安全有效
- 结肠镜检查阴性后进行后续定量FIT筛查,可显著降低发生CRC的风险!
- 致命的误诊:「结肠癌」常常伪装成这些“良性病'!—抗癌管家
- 艾滋新知 || 心理创伤是如何影响艾滋病患者的?
- 科研 | Mol Nutr Food Res:母体摄入的膳食脂肪会预处理后代的肠道生态系统并改变感染性结肠炎的菌落抵抗力和免疫力
- 结肠镜检查是预防结直肠癌的“金标准”,多少岁进行定期筛查效果最好?
- 腹泻与便秘交替,小心结肠癌!
- 听力下降、耳痛难耐……耳朵鼓膜穿孔怎么办?专家来支招!
- 骨髓炎治疗,医生需要联合创伤骨科和显微外科技术
- 给力!市人民医院正式加入“中国创伤救治联盟”
