 文章插图
文章插图
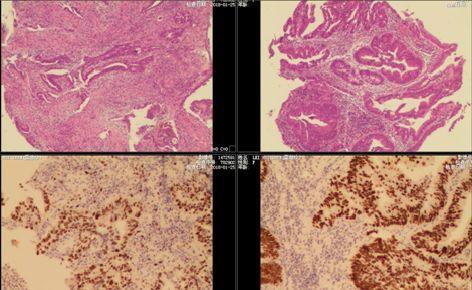
图一 病理及免疫组化图(部分)
至此 , 低位直肠癌诊断已经明确 , 而且同时合并有内痔 , 因之前既没有做直肠指诊 , 也没有行结肠镜检查 , 所以一直被误认为是单纯的内痔出血!完善术前检查 , 根据病情 , 患者行经腹腔镜直肠癌根治术(Dixon)+末端回肠造口术 。
标本病理:直肠中分化腺癌 , 小灶为粘液腺癌成分 , 浸润肠壁全层 , 送检下切缘未见癌累犯 , 另一侧切缘大于5cm未检取;检取肠周淋巴结(1/14)见癌转移 , 于脂肪组织中触及癌结节1枚 。
患者术后恢复可 , 病情平稳 , 但标本病理提示肠周淋巴结癌转移 , 出院后需按时化疗放疗 , 定期随访 , 评估预后 。
反复便血需谨慎 , 注意区分癌和痔
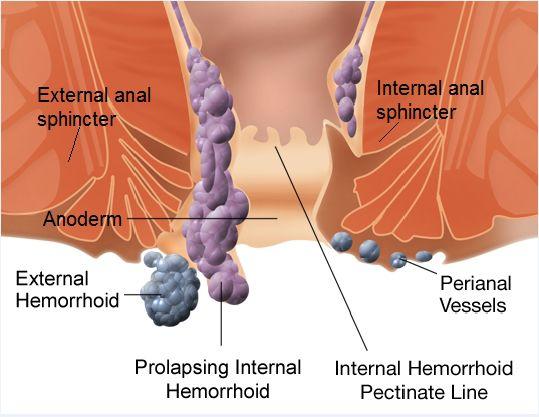
痔是一种常见的肛肠疾病 , 在人类历史上由来已久 。 早在3000多年前 , 我国甲骨文中就有关于痔的记载 , 国外在公元前500~前300年就有“haemorrhoids(痔)”的记载 , haemorrhoid来源于希腊字haemorrhoides , 意指出血 , 是以出血的临床特征而命名的 , 无痛性、间歇性便后鲜血是内痔或混合痔早期常见的症状 。 医生们后来又从拉丁语Pila(球)的意思引申出Piles(痔) , 这是从痔的外形命名的 , 泛指所有类型的内、外痔 , 目前英国学者称痔为“Piles” 。
 文章插图
文章插图
图二 内痔和外痔解剖示意图
尽管痔的历史漫长 , 但目前临床上经常遇到将低位直肠癌误诊为痔而延误治疗的情况 , 本例患者起初诊治时也不例外 。 直肠癌是一种生长较慢的恶性肿瘤 , 早期可无症状或因其早期症状缺乏特异性而不引起患者和医师的注意和重视 。 癌肿部位较低时 , 易受硬结粪块摩擦而引起出血 , 多为鲜红色 , 不与成形粪便混合或附着于粪柱表面 , 常被误诊为“痔”出血 。
误诊的主要原因是对便血的警惕性不够 , 仅凭症状诊断而忽视了直肠指诊和内镜检查 。 另外 , 痔的发病率又较高 , 正所谓“十人九痔” , 这样就更容易想当然了 。
直肠指诊是一种简单而重要的的临床检查方法 , 具有较强的直观性和可靠性 , 对于直肠癌的早期发现意义重大 , 一般可以发现距肛门7~8cm以内的中下段直肠肿瘤 。 即使直肠指诊未扪及肿瘤 , 但指套染有血性粪便也应高度怀疑直肠癌的可能 。
据国内统计 , 75%的直肠癌就是通过直肠指诊时被发现 , 而85%的直肠癌延误诊断病例是由于未做直肠指诊所致 。 因此 , 临床上对于初诊患者及可疑患者 , 决不可忽视这一项重要的检查方法 。
无论直肠指诊是否有阳性发现 , 最后还得回归至内镜检查 。 结肠镜是大肠癌最重要的检查手段 , 通过它可以直接观察全结直肠的肠壁、肠腔的改变 , 并能确定肿瘤的部位、大小;在直视下钳取可疑病变进行组织病理学检查 , 可进一步明确诊断 。
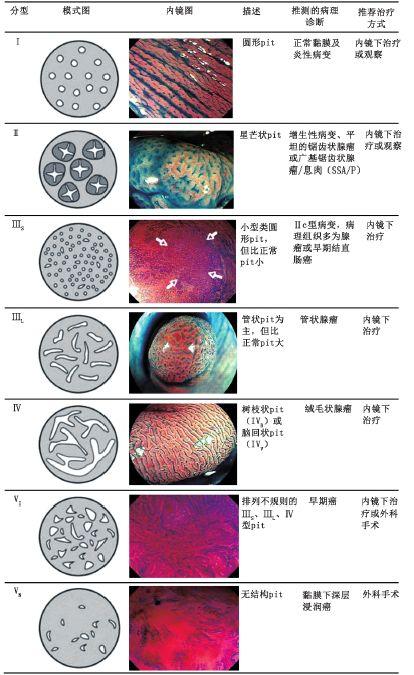
结肠镜下黏膜染色技术可显著提高微小病变尤其是平坦型病变的发现率 。 染色放大内镜技术结合大肠黏膜表面腺管开口的类型(主要依据Kudo的腺管开口分型)有助于判断病变性质和浸润深度 , 并可为病变能否进行内镜下治疗提供理论依据 。
 文章插图
文章插图
图三 结直肠腺管开口(pit) pattern分型
因此 , 在痔的诊断中直肠指诊和结肠镜检查必不可少 。 因为痔与直肠癌早期最突出的相似症状就是便血 , 而且往往为鲜血便 , 而痔又可与直肠癌同时并存 。 直肠癌为高低不平的实质性肿块 , 表面常有糜烂溃疡、组织脆、易出血、指套有血迹 。 临床诊疗中绝不可发现有内痔就满足于痔的诊断并开始痔的治疗 , 直至患者症状加重才进行直肠指诊或行内镜检查而明确诊断 , 这种经验教训临床上并非少见 , 应给予高度重视!
