作者:衣晓峰
一位29岁的家族性腺瘤性息肉病伴直肠癌的男患者,近日在哈尔滨医科大学附属第二医院结直肠肿瘤外科住院时,接受了汤庆超教授团队施行的4孔法达芬奇机器人腹部无辅助切口的全结肠切除联合直肠癌微创根治术,手术历时近10小时顺利完成,术后一周经过护理团队的精心护理,病人恢复正常顺利出院。
这位29岁的小伙子,数日前无明显诱因突然出现便血症状,呈鲜红色,在当地医院治疗未见明显效果,随即转往哈医大二院结直肠肿瘤外科寻求进一步诊治。哈尔滨医科大学附属第二医院IBD炎性肠病多学科协作组对这一病例做了详细的多学科MDT讨论,消化内科曲波主任团队、赵磊教授重新为该患者进行了肠镜检查和病理活检以及可疑癌变位置的纳米碳标记,肠镜下观察到整个结肠弥漫性分布了数百枚大大小小的息肉,直肠病理报告结果确诊恶变。CT检查发现患者直肠、乙状结肠、结肠肝曲、升结肠多发结节样增厚,直肠壁不均匀增厚,最厚约24毫米。询问家族史得知,其母亲因家族性腺瘤性息肉病去世。
经结直肠肿瘤外科汤庆超教授团队联合消化内科曲波教授团队对该患者病情进行综合评估和MDT讨论,决定行机器人平台腹部无切口的全结肠、直肠癌根治术联合术式,有助于减少出血和手术创伤,改善预后,提高术后生存和生活质量,使患者获益最大化。
文章插图
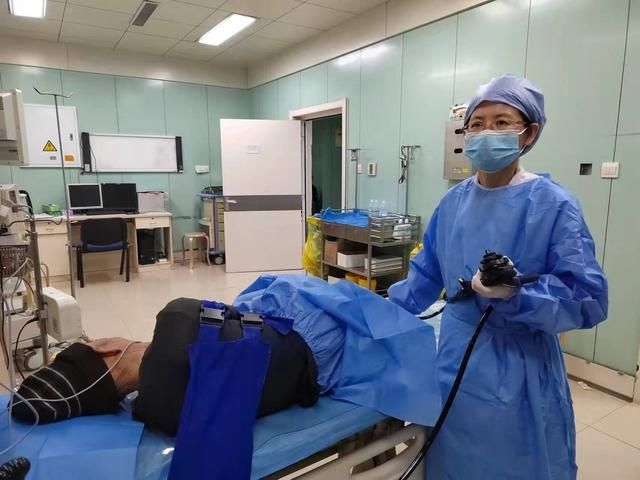
【 多学科|机器人腹壁无切口全结肠切除联合直肠癌根治术使家族遗传息肉病伴癌变年轻患者成功获救治】 哈医大二院消化内科主任曲波教授进行肠镜下诊断及病理活检
文章插图
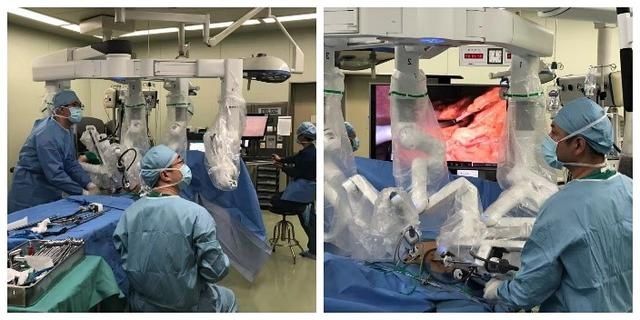
结直肠肿瘤外科和消化内科多学科联合完成达芬奇机器人腹部无辅助切口的全结肠切除联合直肠癌根治术
文章插图
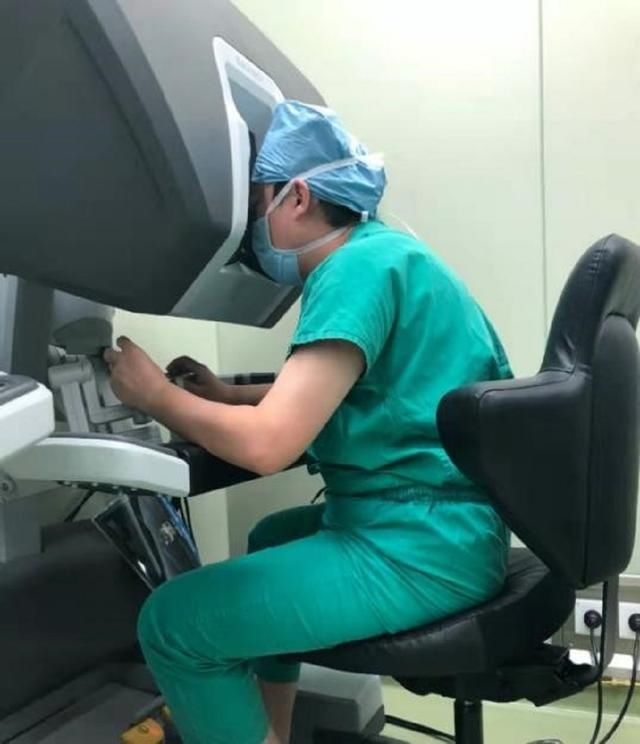
结直肠肿瘤外科汤庆超主任医师带领团队进行手术
文章插图
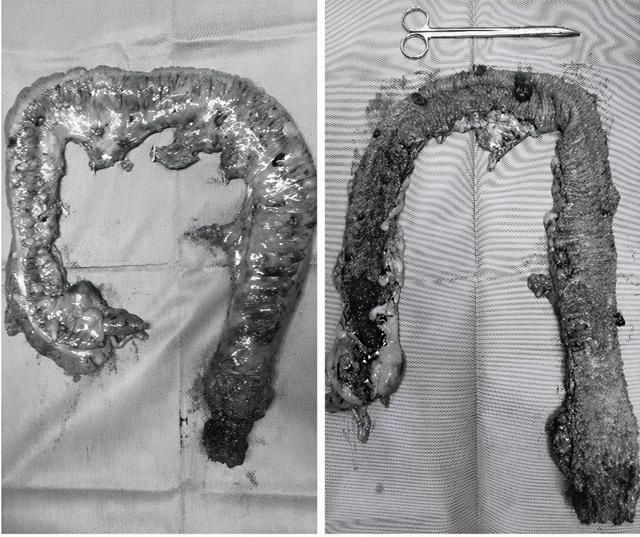
全结肠切除联合直肠癌根治术后标本
据了解,全结肠切除手术范围非常大,相当于右半结肠切除、横结肠切除、降结肠切除、乙状结肠切除联合直肠癌根治术等五个手术同期做,其难度可想而知。在麻醉科石伟东主任团队的密切配合下,由汤庆超教授主刀,马天翼、王玉柳明等8位医生共同努力,术中充分清扫恶变病灶区域淋巴结,同时为确保年轻病患术后功能,术中仔细保护了重要的盆腔植物神经,整体手术精细操作无出血,切除的标本经肛门拖出,腹壁除了4个戳卡孔外没有额外的辅助切口,将全结肠切除联合直肠癌根治手术的创伤降到最低,减少了腹壁切口可能带来的并发症,缩短了患者的下床和住院时间。术后患者疼痛感轻微,离床活动时间和排气时间早,三天开始进流食,一周内无发热无腹胀恢复半流食,顺利出院,术后病理回报为T3N1MO。
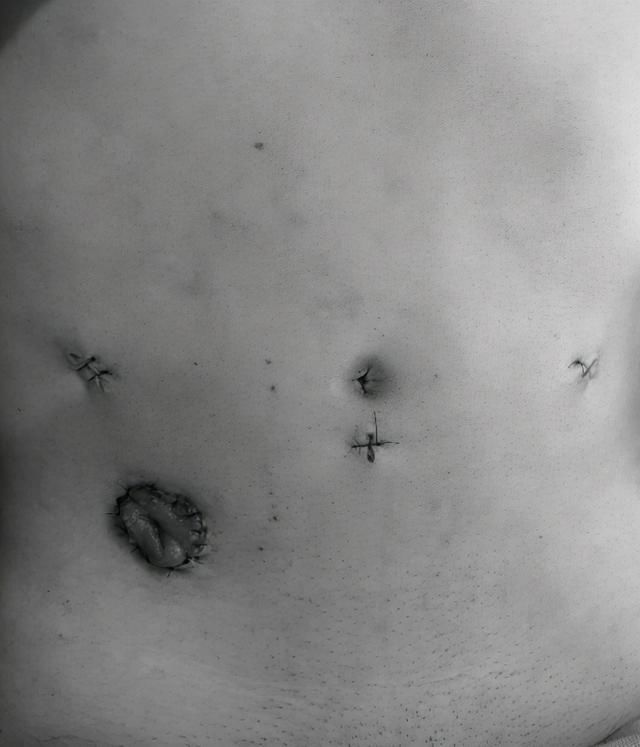
文章插图
采用4孔法完成的全结肠切除联合直肠癌根治术后腹壁无辅助切口
文章插图
达芬奇机器人手术团队、麻醉团队、护理团队合影
那么,什么是家族性腺瘤性息肉病?此病为何容易发生癌变?术后在接受采访人员采访时,汤庆超主任为读者做了科普解读。作为一组以结直肠多发腺瘤为特征的常染色体显性遗传的综合征,家族性腺瘤性息肉病(FAP)也被称为结肠息肉病、遗传性结肠息肉病、家族性多发性息肉病、结肠家族性息肉病、结肠腺瘤性息肉病等;考虑到这种疾病有遗传性家族史、腺瘤并不局限在结肠、且经常表现为一组疾病群,故被专家称为家族性腺瘤性息肉病。
消化内科曲波主任指出,FAP病人的大肠息肉多数呈密集生长型,整个大肠肠腔内布满大小不一的息肉样腺瘤。息肉的组织学为典型的管状腺瘤,亦可有绒毛状腺瘤出现,但绝少单纯的绒毛状腺瘤,应视为混合性腺瘤,初为广基,后逐渐变为有蒂息肉,少数病例在腺瘤性息肉之间夹杂有增生性息肉,故临床上表现为各种形态。汤庆超主任在接诊这样的病例中,曲波主任与赵磊教授在肠镜会诊过程中发现患者息肉大小从数毫米至数厘米不等,以0.5-1厘米占多少,息肉数目少的在100枚以上,多的在300-3000枚之间,最多可达5000枚,最多的时候呈地毯式密集分布,几乎看不到正常黏膜,大息肉多有糜烂、出血等情况,如有溃疡形成,几乎100%恶变。
临床上,FAP的患者多表现为腹痛、腹泻或便频、便稀、便血,消瘦、贫血和乏力等症状,手术是目前最佳方法。对确诊病人提倡早期根治/预防性手术治疗。汤庆超主任提示,FAP高危人群通常需要从10-15岁开始每年接受肠镜监测,直至35岁,然后每3年检查一次。对FAP基因检测的临床意义在于决定哪一位家族成员需要在十几岁时就应进行高密度的结直肠检查,而实验室检测不一定能百分之百正确,有学者提出所有亲属都应该被认为高危人群,这是因为与FAP患者是一级血缘关系的亲属有50%的风险。
汤庆超教授

文章插图
主任医师,肿瘤外科博士,生物学博士后,硕士研究生导师,现任哈尔滨医科大学附属第二医院结直肠肿瘤外科党支部书记
汤庆超教授师从我国肠癌著名专家王锡山教授,从2004年开始专注于结直肠肿瘤的临床工作与基础研究十八年,擅长由王锡山教授团队在国际首创的腹部无切口经自然腔道结直肠肿瘤腹腔镜以及达芬奇机器人平台的直肠癌低位超低位保肛根治手术,积极推广和引领哈医大二院结直肠肿瘤多学科协作模式下的MDT综合治疗和全程管理。平均每年完成腹腔镜结直肠癌四级手术两百余台,近年来致力于由本团队在国际上创新的腹部无切口经自然腔道的腹腔镜NOSES手术的开展推广以及教材指南共识的编写和国内外巡讲。
- 陈大叔|厦大附属心血管病医院多学科联合 用微创方式解决巨大升主动脉假性脉瘤
- 多学科|北京儿童医院新冠疫情期间完成危重新生儿主动转运300余例
- 齐鲁医院|2022首届ARNI多学科高峰论坛举行,宁津人民医院设分会场
- 术中|多学科协作实现“术中放疗”
- 治疗|湖南首例“机器人植入脑起搏器治疗难治性癫痫”手术完成
- 根治术|顺利完成三维模型导航导引下达芬奇机器人辅助腹腔镜复杂肾癌根治术
- 切除术|江西首例机器人肺段切除日间手术在省人民医院开展
- 中山七院首次使用达芬奇机器人治疗前列腺癌|深晚报道 | 机器人
- 闪现|中路被抢,北枫少见玩辅助,北枫的机器人,各位见过吗?神钩无疑
- 多学科|惊险!八旬老人不慎骨折,多学科联手顺利手术
