_原题为:医联体迅速发展 下沉市场或成药企破局切入点
文章插图
文章插图
文章插图
文章插图
在国家“三医联动”(医药、医保、医疗)改革纵深推进的大背景下,医疗联合体(以下简称医联体)自2010年萌芽至今,已在全国形成了具有不同合作模式及特色的医疗联合方式。医联体模式的推开不仅有利于各级医疗机构将分级诊疗落实到具体工作中,也在药品集采大环境下为产品未中选企业破局提供了思考的方向。
全国医联体分布概览
2010年,原上海市卫生局发布《关于本市区域医疗联合体试点工作指导意见》的通知,探索构建以医联体为基础的新型城市医疗服务体系。2011年,上海首个“区域医疗联合体”签约启动,此后,医联体逐渐在全国铺开。
自2017年原国家卫生计生委发布《国家卫生计生委关于开展医疗联合体建设试点工作的指导意见》起,医联体进入蓬勃发展阶段。2019年国家卫生健康委、国家中医药局发布《关于开展城市医疗联合体建设试点工作的通知》,并印发118个城市医联体试点名单。2021年,国家卫生健康委以福建省三明市为典型案例,强调了医联体在分级诊疗体系中的重要作用,即通过横向或纵向整合资源的方式,实现医疗资源的高效利用。
据统计,截至2021年11月,全国已有205个地级市及以上城市开展了相关工作,共出现不同形式在医联体近1500组。从地域分布上看,华东地区参与医联体的医疗机构数量最多,占全国已知总量的40%;单个省(自治区、直辖市)层面,北京参与医联体的机构数量为全国之首;华南地区,广东省单个医联体平均覆盖的医疗机构最多;西北地区,仅陕西省是主要的医联体参与省份,该省主要合作模式是以西安市为主要牵头地区组成松散型医联体,辐射省内大部分的医疗机构。
以牵头医院所在省份进行归类,全国有26个省份通过不同类型的医联体合作方式执行分级诊疗。其中,以江苏、山东、浙江为首的几个省份建立了组数最多的医联体。江苏省医联体及跨区域专科联盟数量均位列第一,107组医联体共覆盖医院920家,75组跨区域专科联盟共覆盖医院483家。在107组医联体中,三级医院牵头占主导(81家),并逐渐出现下沉趋势,少数二级医院也成为牵头医院。同时,这些牵头的二级医院又都以不同形式参与了由三级医院牵头的医联体中,实现了“传帮带”效应。
此外,从已经开展各类分级诊疗的全国3万多家医疗机构来看,有20%的机构参与至少2个医联体,这些机构平均参与3个医联体,合作模式多种多样。其中,单家医院参与医联体数量超过5个的102家医院中,大多为全国综合实力排名靠前的大三甲医院,这些医院更多地结合自身学术特色,利用分级诊疗的利好政策推进医疗体建设。
目前,全国单家医院参与不同类型医联体数量最多的前三家医院是:北京中日友好医院,牵头或参与共计14个医联体、10个跨区域联盟;上海交通大学附属瑞金医院,牵头或参与共计15个医联体、4个跨区域联盟以及1个远程医疗协作网;江苏省盐城市第一人民医院,参与14个跨区域专科联盟,是全国跨区域专科联盟参与数量最多的医院。
主要医联体类型分析
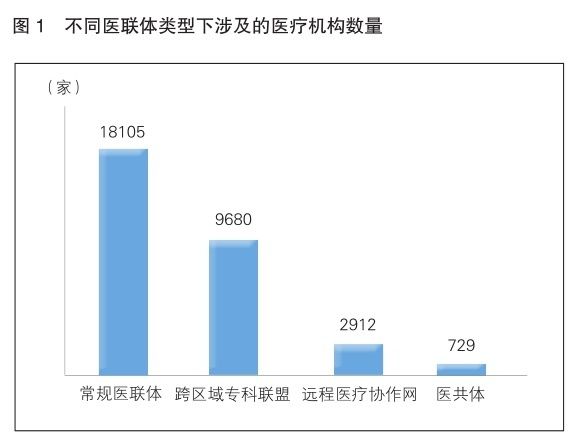
医联体主要包括以下4种形式(详见图1)。
●常规医联体
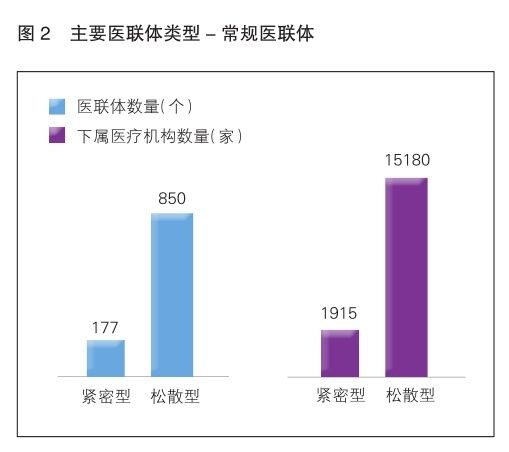
由三级医院与二级医院、社区卫生服务中心(站)、村卫生室组成一个医疗联合体。通常以合作方式作为划分依据,一般可分为紧密型、半紧密型、松散型及未定型(详见图2)。
紧密型合作特色是由牵头的医疗机构统一对下辖医联体成员进行管理,这种合作方式也是常规医联体合作的最终目标;松散型是目前全国大部分医联体正处于的过渡阶段,通常仍以每家医院各自独立运营管理为主要方式。根据目前已知情况来看,紧密型医联体平均1家牵头医院管理约10家下属医疗机构,而对于松散型来说,这一数目接近20家。
●跨区域专科联盟
以专科合作为特色,通过打破区域间的限制形成的联盟合作;通常以全国学术带头单位或多家学术单位牵头的专业合作方式。
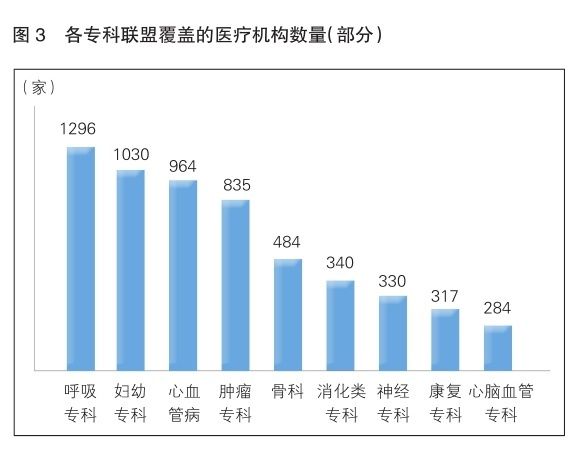
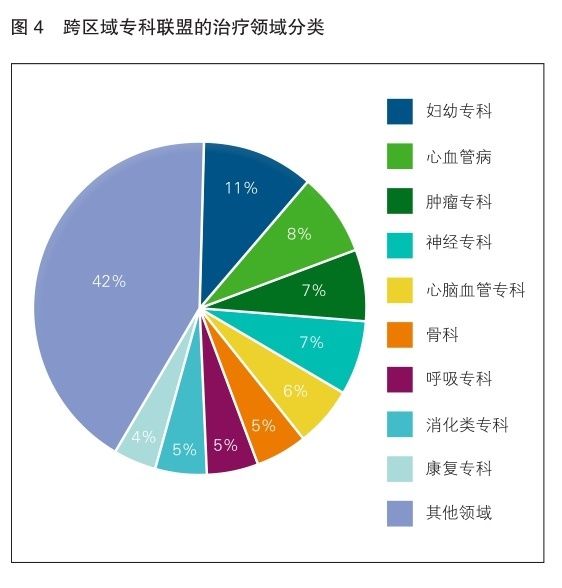
在跨区域专科联盟的医联体合作模式下,出现了针对不同治疗领域(专病)的联盟。在已知的联盟类型中,以心血管疾病、妇幼专科、肿瘤及神经类科室的专科联盟较为普遍。其他领域,如内分泌、影像医学、创伤科、皮肤科的联盟也正在发展(详见图3、图4)。
从排名靠前的几个主要专科联盟类型来看,呼吸和妇幼两大专科所覆盖的医疗机构最多,平均1个专科联盟可覆盖到近40家医疗机构,真正打破了区域、医院类型的限制。
●远程医疗协作网
该模式强调以远程协作的方式进行合作,主要针对慢病或常见病进行联合会诊,大多数的基层医疗机构会参与该类合作,但该合作方式较为松散。
●医共体
由县区公立医院牵头,乡镇卫生院为枢纽,社区(村)卫生室为基础的县乡一体化管理模式,通常以紧密型医共体形式出现。
以专科联盟为例,2017年底,由国家心血管病中心、中国医学科学院阜外医院发起的国家心血管病中心高血压专病医联体启动。截至2021年底,该医联体已覆盖全国31个省级行政区,参与的医疗机构有上千家。作为跨区域专科联盟的特色组成,该医联体通过国家级、省级、地市级、社区四级协作体系的联合管理,实现了区域医疗资源共享、专业诊疗资质和基层疾病与健康管理业务能力的提升。对于肿瘤专科医联体而言,目前牵头医院都是三级医院,以大型综合性医院、专科型医院为主。专科类型联盟的医联体,既有利于医联体内的医院开展双向转诊,实现资源共享,又可一定程度上解决辐射范围内肿瘤患者医疗资源缺乏,因病返贫的问题。
因地制宜抢占下沉市场
通过研究药品集采政策、医联体发展情况,笔者认为,在医联体快速发展不断推动分级诊疗进程的当下,药企可以通过“双下沉”等方式抢占下沉市场,实现集采大环境下的破局,甚至还能通过重新梳理产品组合实现捆绑效益。
“双下沉”,即人员下沉,比如设立县域团队进行业务拓展;资金下沉,企业应更多考虑合理的业务资金分配,根据不同产品的业务策略进行区分,从一线城市转移业务到下沉市场。还可以通过为医疗机构提升医疗用药及设备、为下沉市场的医疗机构改善医疗环境等方式,加强与医联体牵头医院及其下辖医院的合作,以进一步拓展发展空间。
结合《长期处方管理规范(试行)》(以下简称《规范》)来看,非集采中选品种仍有可挖掘的潜在发展空间。《规范》明确了长处方的管理以及长处方的适用人群、药品目录和开具机构的要求。同时规定,长处方适用于“临床诊断明确、用药方案稳定、依从性良好、病情控制平稳、需长期药物治疗的慢性病患者”,并要求各地根据实际情况制定长处方药品目录。另外,《规范》第十四条提出:“医疗机构开具长期处方,鼓励优先选择国家基本药物、国家组织集中采购中选药品以及国家医保目录药品。”
与此前的征求意见稿相比,《规范》将“优先选择”前添加了“鼓励”二字,对长处方的目录不再是强制性的要求使用基药和集采中选药品。这意味着虽然基药和集采中选药品是长处方的药品目录主要来源,但是未入围的原研药和其他药品在基层医疗机构寻找替代渠道的可能性仍然存在。也就是说,大部分基层医疗机构由于自身药剂师和医师资质不够而受到的“限制”可得到“解除”——能够借助医联体上级单位处方开具/远程开方的支持,将部分非集采中选产品应用在基层。
所以,在基层医疗机构的收入主要来自药品的现状下,随着《规范》的落地,许多城市不仅不会推动处方外流,还会进一步增强医联体内各类医疗机构的药品销售,进一步加大了医联体和基层医疗机构使用非集采中选药品的机会。
纵观医联体在全国的分布及发展趋势,基于合作类型多样化、辐射面广、联合模式下运营复杂等特点,药企需通过筛选合适的产品管线,针对医联体的不同情况,因地制宜地开展业务下沉。在整体业务计划的过程中,需注意以下几点:重点关注并优先布局在政策上支持和鼓励发展医联体/医共体的地区;利用自身优势,寻找领域专家,协同专家进行医联体机构内的实地调研与学术覆盖;优化产品组合方案,针对不同类型的医联体及下辖医疗机构的需求提供产品及定制化的合作方案;形成以医联体为单位目标的区域销售团队,进行针对性的学术覆盖。
药企在帮助医疗机构形成以紧密型医联体为载体的,集管理、责任、服务、利益于一体的共同体后,才能最终实现医联体效益的最大化,从而打破药品集采大环境下的业务限制。
【 专科|医联体迅速发展 下沉市场或成药企破局切入点】 (数据来源:艾昆纬分析整理,数据收集截至2021年11月底,艾昆纬供稿)
- 周超凡|“传承中医,要干就干一辈子”(讲述·一辈子一件事)--经济·科技
- 签约|复旦大学附属中山医院落子大丰 苏北健康管理中心项目签约
- 老中医|脾,后天之本!老中医带你品味人体脾经大药!补脾通络,胜吃补药
- 儿茶酚胺|太激动、太生气,老人竟因“心碎”进医院?
- 临床研究|省骨科医院综合楼力争5月投运
- 高官|韩防疫高官确诊后“联系不上医院”
- 温度|如何掌握中药饮片浸泡温度
- 医疗保障|冬奥医疗保障团队值得拥有一枚“金牌”
- 通报|祝贺!我区一家基层医疗卫生机构获国家级通报表扬
- 健康|我省首个“数字医疗健康创新基地”揭牌
