摘要: 据报道,此次共有74种药品新增进入目录,其中7个直接新增药品,67个谈判新增药品。
文章插图
第六轮国家医保谈判正式公布结果。据报道,此次共有74种药品新增进入目录,其中7个直接新增药品,67个谈判新增药品。至此,最新版国家医保药品目录内药品总数为2860种,将于2022年1月1日执行。
这轮医保谈判有不少引人关注的亮点。如治疗阿尔茨海默病的新药甘露特钠胶囊成功进入医保目录,且价格降幅超过60%。此外,还有7款罕见病药谈判成功。
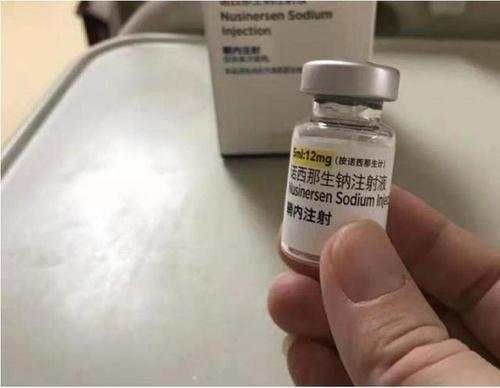
最引人关注的是,这次谈判实现了一个零的突破——曾因“国内70万元一针,国外280元一针”而卷入争议,且在去年未能进入正式谈判的,用于治疗脊髓性肌萎缩症(SMA)的高价药诺西那生钠注射液,终于成功进入医保。这标志着,国家医保目录中首次出现了天价罕见病药的身影。
这给相关病患及其家庭带来了福音。自明年起,他们不但可以享受到医保的报销分担,还能享受药品价格从53680元降到33000元左右的福利,将大大降低用药成本。
可对比的是,今年9月有媒体报道,成都一位5个月大的SMA患儿,在诺西那生钠已纳入“成都市罕见病用药保障药品范围”的情况下,其注射第一针仍花去了5.9万余元。此番“国家队”谈判成功、新政落地后,带给这一病患家庭的减负效果,是非常可观的。
【 药品|70万一针天价药进医保,不只考验“砍价”能力】 根据《中国罕见病医疗保障城市报告2020》中估算,我国的SMA患者约有27228人。这意味着,全国近3万个家庭在理论上都可因此而受益。
天价罕见病药的谈判成功,也将对其他高价药物进入国家医保体系,提升患者用药的可负担性和可及性,发挥了积极的示范作用。一方面,这是对更多药企的一种激励;另一方面,也能够增进医保部门在医保谈判中的信心。
高价药进医保,一直以来就存在较大的阻力。它不只是考验医保部门的“灵魂砍价”能力,更涉及医保体系的负担。毕竟,医保只是“保基本”,一旦纳入医保的药物价格过高,在增加医保压力的同时,也难免引发社会的公平焦虑。
在此背景下,这次天价药能够谈到可接受的价格并最终进入医保,在彰显医保体系对罕见病患者关照力度的同时,也利于我们更科学地平衡好医保“保基本”与更好满足罕见病患者需求之间的关系,以及助于社会以更理性的心态看待高价罕见病药进医保。
当然,相较于罕见病患者的巨大治疗需求,要推动更多罕见病用药尤其是高价药进入医保,依然任重道远。在“灵魂砍价”之外,或仍需要“多条腿”齐步挺进。
比如,这次诺西那生钠注射液能够谈到一个合理的价格,其实与该药品在国内的“竞品”也已获准上市有关。这无疑启示我们,要继续创造条件,以多元化的药品供应格局来减少罕见病药的“待价而沽”。
事实上,近几年,从国家到相关部门都多次强调或出台规定,明确要求加快罕见病治疗药品审评审批,简化罕见病药物上市要求。目前,成效已有所显现。
如诺西那生钠注射液最早于2016年底在国外获批,但在中国上市,已是2019年4月,前后相隔2年多。而治疗SMA的另一款药物——利司扑兰口服溶液用散,于2020年8月在境外获批,但仅10个月后就在国内正式批准上市。这样的审批提速,直接推动了这次诺西那生钠的降价。
此外,进一步提升国内罕见病用药的研发能力也至关重要。近几年,国家先后出台了一系列加强罕见病药物研发和科技攻关的措施。如在上个月,国家药监局药品审评中心发布了关于公开征求《罕见疾病药物临床研发技术指导原则》意见的通知。该技术指导原则就是旨在对罕见疾病药物研发及科学的试验设计提供建议和参考。
最新消息称,“现在超过50%以上的创新药都是罕见病药”。当然,就现实来看,研发能力的提升速度还需加快,在破除研发阻力上也还需要创造更好的条件。
总之,要最大程度降低罕见病患者的用药负担,一手把“灵魂砍价”坚持到底,一手着力提升从高效引进到增强研发生产的药物供给能力,都需要继续加油。
- 融资|暴雪前开发者工作室融资3470万美元 计划打造虚幻5引擎RTS游戏
- 犯罪行为|国家药监局将开展药品安全整治行动
- Tim|暴雪前开发者筹资3470万美元 用于开发虚幻5RTS
- 欧意药业|第七批药品国家集采即将报量,这些重磅品种的格局或受影响
- 注射剂|第七批国家集采开始报量,或纳入208个药品(含目录)
- 服药|旅途中常备药品有哪些?
- 中药品种保护条例|小儿热速清糖浆被列为首家中药二级保护品种
- 药品|【向全市人民汇报】市卫健委:积极探索创新药学服务新模式
- 药品|如何避免和减少药品不良反应?
- 医疗保障局|盐城市医疗保障局办公室 关于调整部分药品支付标准的通知
