但若在此处残留肿瘤,对患者来说,有复发可能性,治疗效果不理想。因此若想达到彻底切除肿瘤的目的,需充分评估骶前区域病灶情况。
对于长进心脏的肿瘤,也有不同的意见。
是先将心脏的肿瘤取出还是先取盆腔段的肿瘤?是行开胸手术切开心脏取瘤还是可以直接从下腔静脉将肿瘤拖拽取出?
若行开胸手术,则需行体外循环,而血液肝素化(起到抗凝作用)又是体外循环必不可少的条件,如此,骶前区域出血风险更大。
若行拖拽取出的方式,瘤体可能会与血管壁形成粘连,取出困难;强行拖拽也可能导致下腔静脉管壁严重损伤……
此外,肝静脉受累情况不明,若需切开肝静脉取瘤,也要行体外循坏;肾静脉情况和膀胱病灶也仍需进一步探查,术中需要格外注意保护输尿管开口,必要时行输尿管膀胱移植手术......
总而言之,病情很复杂!大家深知,术中每一步,都环环相扣,相互影响。
所以,会诊前后这三个多星期的时间里,各科室负责人都在想尽办法寻求更好的处理措施。
马主任每天睡前都在脑海里预演手术该如何进行;大家也很有默契,每次碰面都是一次“会诊”;线上,还建立了一个群,大家在群里研究治疗方案、手术步骤、术中可能发生的意外情况......妇科团队的医护人员也陪着病人走遍了所有辅助检查科室,力求对病情有更清晰更具体的了解。
经过一次次的讨论,一项项的检查,第二次会诊,制定手术方案,确定手术顺序。
术前先由介入科实施介入栓塞以控制术中出血量,降低术中大出血风险;麻醉科实施麻醉后,置入食道超声探头,超声科在术中实时引导并监测心脏、肝脏情况。
术中各科室专家“接力”上阵。首先由妇科、胃肠外科、泌尿外科、脊柱外科、肝胆外科、心脏大血管外科行经腹手术,尽量切除腹腔肿瘤,处理腹腔范围内静脉的肿瘤;而后由心脏大血管外科和肝胆胰外科行开胸手术,尽量取尽右心房、下腔静脉、肝静脉内的肿瘤,必要时心脏停跳行体外循坏。
手术方案还预设了各种意外情况。如经腹手术若是不顺利,则仅切除子宫动脉水平以上肿瘤;若第1步未完全切除盆腹腔肿物,则在开胸手术后,尝试切除剩余肿物,必要时考虑二期手术。
此外,各科室负责人不能等“叫”,依手术流程,提前准备,随时上台,做到无缝对接。
方方面面,面面俱到。
术前谈话的时候,看到如此具体全面的方案,李女士和家属的心里也有了底:“我相信医生,把一切都交给医生。”
手术7月6日早上7点30分,李女士被推到介入科,实施介入栓塞。
早上11点左右,李女士进入手术室,实施麻醉,置入食道超声探头。
一切有条不紊,顺利进行。
近中午12点,“重头戏”开始。
各科室负责人都到了手术室,随时待命。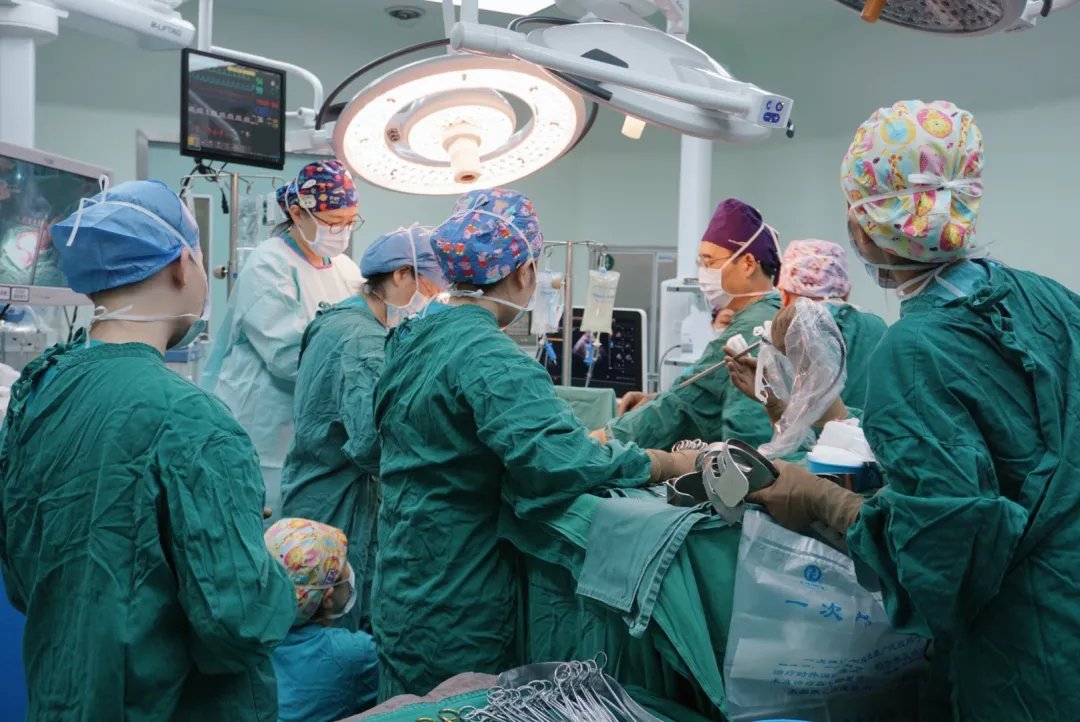
文章插图
按照术前商定的手术顺序,妇科主任马利国、陈递林及其团队率先上台。随着马主任将腹盆腔打开,一颗巨大的肿瘤暴露在大家眼前。这颗肿瘤位于腹膜后,几乎占满整个腹盆腔,肿瘤还与周边的膀胱、直肠等器官有不同程度的粘连。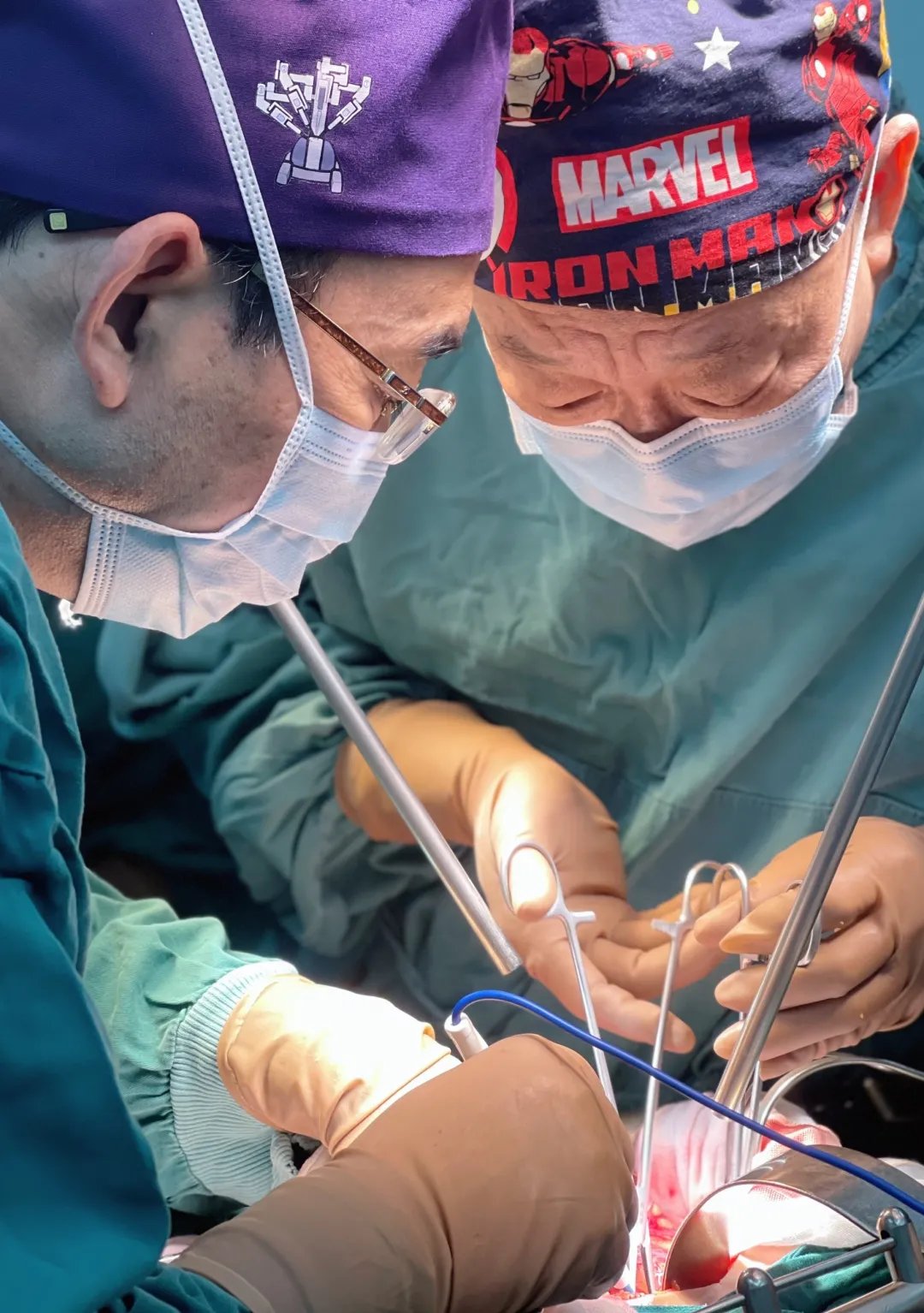
文章插图
随后,马主任联合脊柱外科主任杨大志、胃肠外科主任夏利刚及泌尿外科主任肖克峰在充分探查腹盆腔情况、评估肿瘤与周边脏器及血管的位置后,小心翼翼地将瘤体一点点完整剥离,切除下来的瘤体大小约35×25cm,重达4.4千克(近9斤),超过了一个巨大胎儿的重量(>4千克为巨大胎儿)。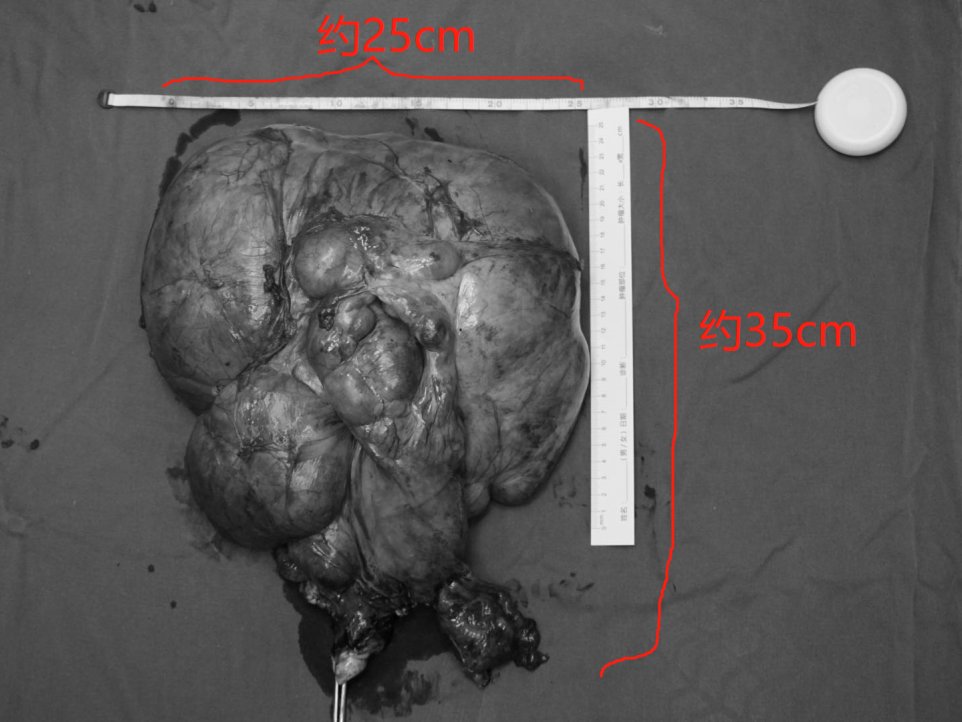
文章插图
切除下来的巨瘤
现场的医护人员虽然见过不少“大场面”,但还是被震惊到了。
好在这颗肿瘤边缘光滑,虽然与骶前区域的静脉丛挨在一起,但并没有与之发生粘连,避免了术前大家担心的骶前区域出血问题,有惊无险!
将这个“大家伙”顺利切除后,接下来就是如藤蔓般蔓延到血管以及心脏的瘤体。
按照原定方案,心脏大血管外科郑主任开胸行体外循环,切开右心房取出在心脏及下腔静脉内的瘤栓。但在腹腔手术过程中,经食道超声监测提示,李女士心脏内的肿瘤被拖至心脏下方的下腔静脉中。
这样一来,就可以直接从下腔静脉入路,将心脏里的肿瘤从血管拖拽出来,患者不用开胸了!
同时,肝胆胰外科主任鲍世韵负责的肝静脉区域,也因为肿瘤与血管粘连不严重,可以直接将肝静脉肿瘤自下腔静脉切口取出。这样,就不必再对李女士进行体外循环和开胸手术,大大降低了手术风险。
- 东莞康华医院|年会聚餐挂横幅:“手术室里全是钱!”东莞康华医院:内容确实不妥
- 昆德拉为什么说“只活一次就好像没有活过”?看完《开端》,我悟了
- 又一“李子柒”爆红:逃离深圳12年,没想到她活成这样
- 女人越来越“花心”的原因,看完你就知道了
- 血液透析|“伟大的白衣天使,肾友们为您点赞啦”透析老人春节前写歌致谢医护人员
- 院工会|宝鸡市人民医院院工会开展“喜迎新春送祝福”活动 ——传递年味 送去祝福
- 世卫:疫情三月将结束,建议取消国际旅行限制!话音刚落,“奥密克戎的妹妹”来了……
- 诊疗|“这样的服务真贴心”
- 60岁老人拆迁款高达500万,老人崩溃哭闹
- 胸痛|冠心病号称“人类第一杀手” 要注意日常的保健养生
