我国70%的脑卒中和50%的心肌梗死与高血压有关,高血压患者高达2.7亿,但治疗率只有45.8%,控制率仅为16.8%。关于高血压的认识误区比比皆是,严重干扰了高血压的规范治疗。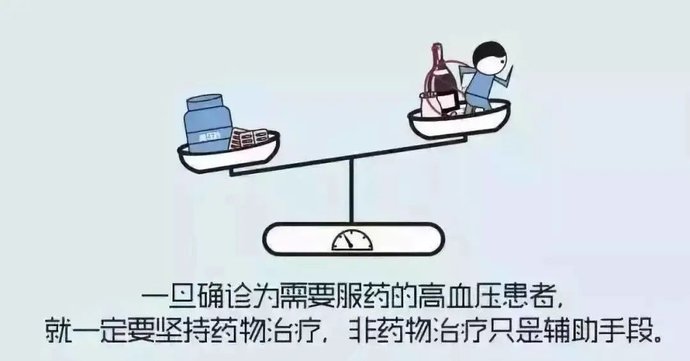
文章插图
误区一:防控高血压是个人问题
每天摄入2~3克钠盐是人体维持生命的必须。
每天摄入6克以上钠盐,血容量增加,去甲肾上腺素水平升高,可导致血压,特别是清晨血压和夜间血压明显升高。
如果家人坚持“重口味”,高血压患者限盐就成了一句空话。
不吸烟者暴露于二手烟,冠心病及卒中风险增加20%~30%。如果不戒烟,家人永远消除不了这个心血管危险因素。
误区二:正常血压概念不清
正常血压的标准是:收缩压<120mmHg和舒张压<80mmHg。血压水平120~139/80~89的人群,心血管事件风险比血压水平110/75的人群增加1倍以上。当血压≥120/80,就应该改变生活方式!
高血压的诊断标准是:诊室血压≥140/90,家庭自测血压≥135/85。夜间血压≥120/70,即诊断为夜间高血压。当诊室血压≥140/90时,在改善生活方式的基础上(1~3个月),血压仍超过140/90,就应口服降压药物治疗。
误区三:凭感觉估计血压高低
高血压是用血压计量出来的,不是感觉出来或估计出来的。
第一,没有不适感觉,并不能说明血压不高。
大部分高血压患者没有症状。虽然有些人血压明显升高,但因为患病时间长,已经适应了高的血压水平,仍没有不适的感觉,直到发生了脑出血,才有了“感觉”。
第二,没有不适感觉,不等于没有危害。
研究结果显示,收缩压每升高10mmHg,亚洲人群的脑卒中与致死性心肌梗死发生风险分别增加53%与31%。
第三,对症治疗药,不能代替降压药治疗。
有些高血压患者可出现头痛、眩晕、耳鸣等症状,使用西药、中药、保健仪器也可以缓解,但绝不能代替降压药治疗。
误区四:不愿意过早服降压药
【 高血压十大用药误区!】很多40~50岁的患者舒张压被诊断为高血压后,不愿意服药,担心降压药会产生“耐药性”,用得太早会导致以后用药无效。这是非常错误、而且十分危险的观念。
第一,降压药不是抗生素,不会产生“耐药性”。
第二,血压控制得越早,可以更有效地预防心、脑、肾损害。
研究结果表明,舒张压每降低5mmHg(收缩压降低10mmHg)可使脑卒中和缺血性心脏病的风险分别降低40%和14%。
第三,有些高血压患者,开始只用一种降压药,过几年后需联用两种降压药。这不是耐药了,而是随着年龄增长,动脉粥样硬化加重等,血压比原来更高了。
误区五:降压药伤肾
伤肾的是高血压,不是降压药。
第一,所有的降压药物都有副作用,但降压药的副作用远小于高血压本身对身体的损害。
第二,药品说明书上列举的不良反应仅占1%~5%,但并不是每位患者在用药后都会发生不良反应。
有些人担心降压药副作用,是因为知识欠缺。有些人故意渲染夸大降压药副作用,是为了卖保健品,这是无德。
误区六:开始不能用好药
经济许可时,优先用“好药”。
第一,选择长效降压药。
短效降压药指需每日3次的降压药。中效降压药指需每日2次的降压药。同类药物中,选择每日1次的长效降压药,不仅依从性高,而且可有效控制全天血压(包括夜间血压和清晨血压),能更有效地预防猝死、脑卒中和心肌梗死等心血管事件。
第二,选择适合自己的降压药。
“普利”类和“沙坦”类降压药,适用于高血压伴糖尿病、慢性肾脏疾病、心力衰竭的患者。“地平”类降压药,适用于老年高血压、单纯收缩期高血压、颈动脉内膜中层增厚或斑块的患者。“洛尔”类降压药,适合于中青年、心率偏快、伴有冠心病心绞痛的高血压患者。氢氯噻嗪、吲达帕胺,适用于摄盐较多、老年高血压、单纯收缩期高血压、伴有心力衰竭和下肢水肿的患者。
误区七:血压降得越快越好
降压治疗时必须要掌握住缓慢?平稳的原则。如果血压下降速度太快,可引起心、脑、肾等重要脏器灌注不足而导致缺血事件。
大多数高血压患者应在4周内或12周内将血压逐渐降至目标水平。年轻的高血压患者,降压速度可稍快;老年人、病程较长,有合并症的患者,降压速度则可稍慢。
绝大多数的长效降压药需要1~2周才能达到最大和稳定的降压作用,不要急于更换降压药品种。
- 高危人群|高血压患者如何预防脑出血
- 血压|颈部巨大肿块,然而高血压和肥胖让她的手术之路充满变数
- 难治性|肾病与用药都同,郑女士未再复发,万女士5大用药错误致其常复发
- 高血压患者|高血压用药,常见4个误区,若不避开,可能会导致血压失控
- 痛风发作|降尿酸治疗时机及用药注意
- 老年人|老年人如何安全用药?切记“四个避免”
- 狮子头|中药养生别跟风 用药需辨证
- 消毒剂|【安全用药】您注射胰岛素正确消毒了吗?
- 九亭医院|春节期间如何安全用药?听听九亭医院药师的3点建议
- 患者|【请查收】高血压患者宜、忌饮食清单
