按关键词阅读:
4.脑血流灌注图构建 和 rCBVHAT 计算
(1)基于DSC MRI灌注参数计算相对脑血容量(rCBV)和相对脑血流(rCBF)动力学指标 , 以构建脑血流灌注图(方法由Linda Knutsson及其同事2009年在《Magn Reson Mater Phy》上提出) 。 (2)整合病灶分割图和脑血流灌注图以确定肿瘤血供最丰富区域(方法由Javier Juan-Albarracín团队2018年在《Radiology》上提出) 。 (3)以该区域的第90百分位rCBV作为 rCBVHAT。 该方法所得数据已证实不受多中心不同设备、参数等的影响 , 具备可比性 。
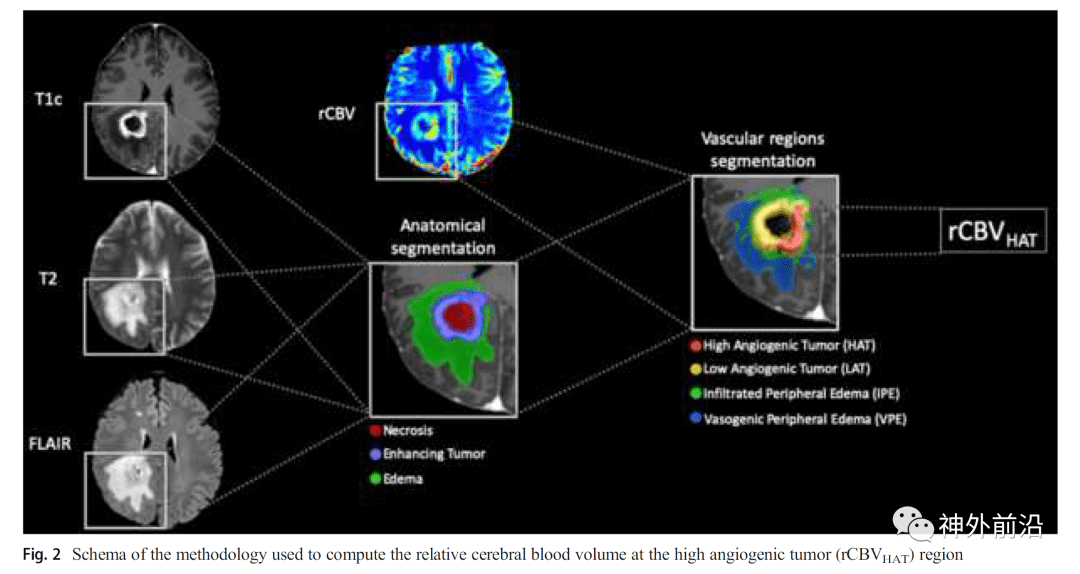
文章图片
图2.计算肿瘤血供最丰富区域的相对脑血容量( rCBVHAT )的方法
5.数据分析
(1)比较MGMT启动子甲基化组与非甲基化组的 rCBVHAT 有无显著差异 。
(2)比较3个Cox回归模型:①MGMT启动子甲基化状态+其他相关临床变量(包括确诊年龄、性别、手术切除范围);② rCBVHAT +其他相关临床变量;③MGMT启动子甲基化状态+ rCBVHAT +其他相关临床变量 , 以评价影像学标志物 rCBVHAT 能否为MGMT启动子甲基化阳性患者的预后提供补充信息 。
(3)通过Kaplan-Meier生存分析比较不同亚组间生存期差异 。
(4)分析IDH1突变与MGMT启动子甲基化的相关性以及IDH1突变组与野生组的 rCBVHAT 有无显著差异 , 以减少生存分析偏倚 。
研究设计的步骤3和4在ONCOhabitats( www.onchabitats.upv.es)完成 , 数据分析在MATLAB (R2019a)和R (v3.6.0)完成 。
研究结果
1.患者队列的临床特征
最终纳入的96名患者中 , 43名(44.8%)MGMT启动子甲基化阳性 。 总体的中位随访时间391天 , 中位生存期402天 。 15名患者仍存活 , 未纳入生存分析 。 其余临床特征见表1 。 IDH1突变与MGMT启动子甲基化(p=0.39)、IDH1突变与 rCBVHAT (p=0.15)均无显著相关性 。
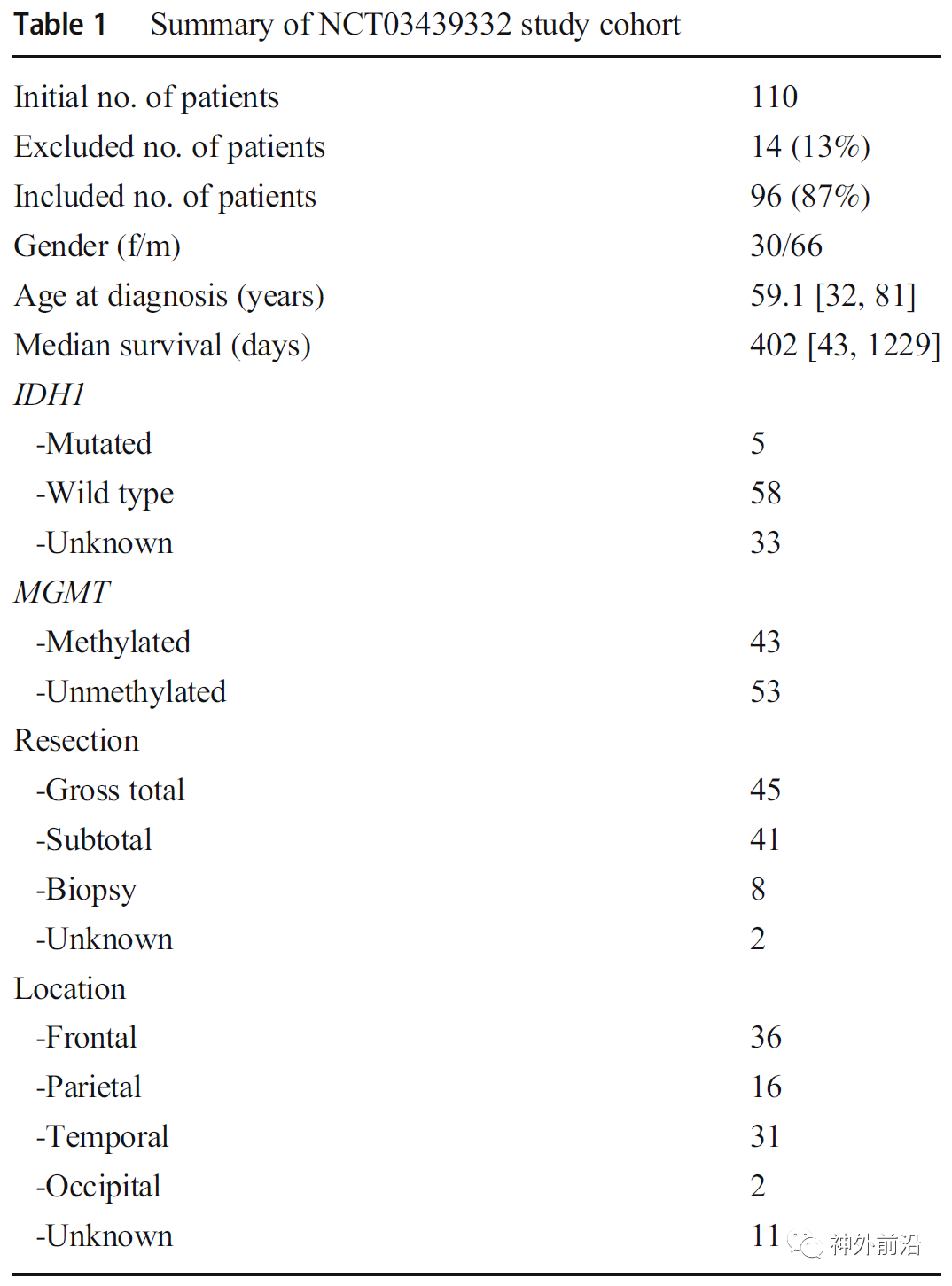
文章图片
2.MGMT启动子甲基化与 rCBVHAT 无显著相关
中位 rCBVHAT :总体、甲基化组和非甲基化组分别为10.73、11.06和10.35 。 甲基化组与非甲基化组的rCBVHAT无显著差异(p>0.05) 。
3.MGMT启动子甲基化状态和 rCBVHAT 可以互为补充提示患者预后
3个Cox回归模型结果:模型①:MGMT启动子甲基化状态与总生存期(OS)显著相关(HR:2.01;95% CI:1.21–3.34;p=0.007);模型②: rCBVHAT 与OS无显著相关(HR:1.05;95% CI:0.99–1.11;p=0.102);模型③:MGMT启动子甲基化状态与 rCBVHAT 均与OS显著相关(前者:HR:2.12; 95% CI:1.27–3.52;p=0.004;后者:HR:1.06;95% CI:1.00–1.12;p= 0.049) 。 模型③相比模型①和②准确性(参数concordance)提高、各变量p值下降、风险比(hazard ratios , HR)提高 , 表明MGMT启动子甲基化状态和 rCBVHAT 可以互为补充提示患者预后 。
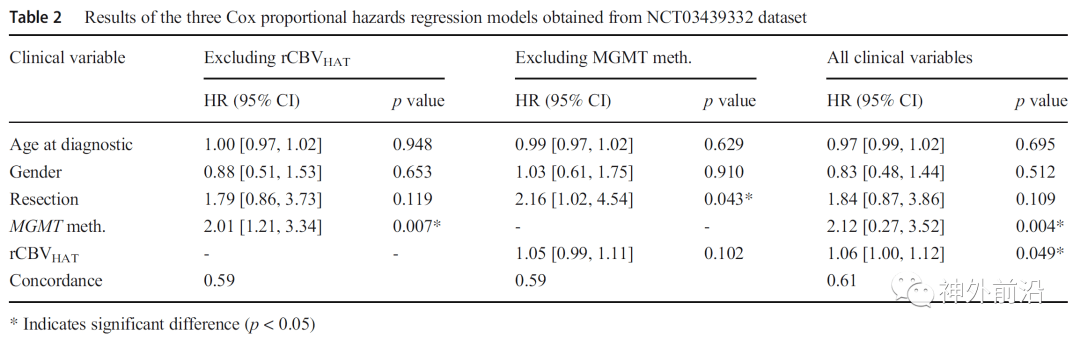
文章图片
表2.3个Cox回归模型的结果 。 从左至右:①MGMT启动子甲基化状态+其他相关临床变量(确诊年龄、性别、手术切除范围);② rCBVHAT +其他相关临床变量;③MGMT启动子甲基化状态+ rCBVHAT +其他相关临床变量 。
在3组患者中比较MGMT启动子甲基化与非甲基化的总生存期(OS) , 分别是总体、中等 rCBVHAT 组和高 rCBVHAT 组(以总体的中位 rCBVHAT 10.73划分) 。 总体:MGMT启动子甲基化患者相比非甲基化患者生存期明显延长(HR:2.1 [95% CI: 1.33–3.33]; p=0.002);中等 rCBVHAT 组:MGMT启动子甲基化患者相比非甲基化患者生存期明显延长(HR: 2.73 [95% CI: 1.40–5.32]; p=0.003);高 rCBVHAT 组:MGMT启动子甲基化患者与非甲基化患者的生存期无明显差异(HR: 1.72 [95% CI: 0.90–3.27]; p= 0.10) 。
稿源:(神外前沿)
【】网址:http://www.shadafang.com/c/hn1030bU3R020.html
标题:肿瘤|文献编译 | 相对脑血容量(rCBV)可作为MGMT启动子甲基化阳性GBM的辅助预后指标( 二 )
