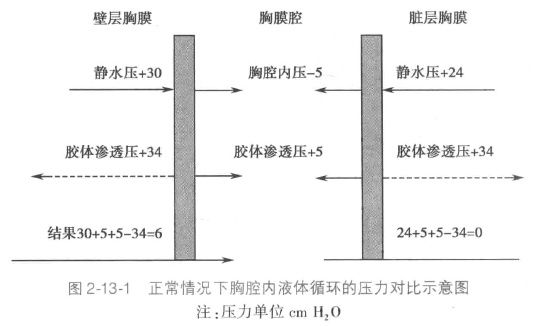
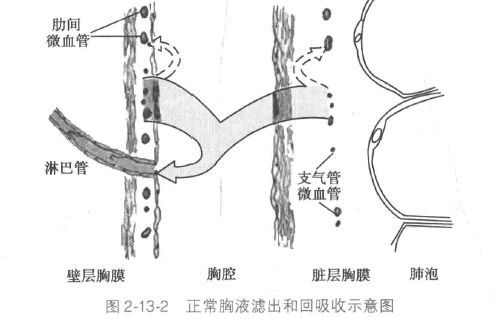
壁层胸膜覆盖于胸壁、膈肌和纵隔的表面,脏层胸膜覆盖于肺表面包括叶间裂。胸膜的脏层和壁层之间有一个潜在腔隙,称之为胸膜腔。正常人胸腔内约有5~15ml液体将两层胸膜分开,在呼吸运动时起润滑作用。胸腔液体量并非固定不变,正常人每24小时有500~1000ml液体滤出与再吸收,两者处于平衡状态。任何因素造成滤出增多和(或)再吸收减少,出现胸膜腔内液体增多即称为胸腔积液(pleural effusion,简称胸水)。[1]
文章插图
文章插图
恶性胸腔积液(malignant pleural effusion,MPE)是指原发于胸膜的恶性肿瘤或其他部位的恶性肿瘤转移而累及胸膜引起的胸膜腔积液。几乎所有的恶性肿瘤均可侵犯胸膜而产生MPE,病理类型以腺癌最多见,在所有恶性肿瘤中,肺癌是最常见的病因之一,约占MPE的三分之一。晚期初诊NSCLC患者约10%~15%伴有MPE,复治患者中MPE的比例更高,可达到50%以上。[2] 临床表现 少量胸腔积液可无明显症状或仅有胸痛,并随呼吸运动疼痛加剧 (壁层胸膜含有感觉神经,脏层胸部无) ;胸腔积液300~500ml以上时,可感胸闷或轻度气急;随着胸腔积液增多,胸闷、气急逐渐加剧;大量胸腔积液时,可出现呼吸困难和心悸,但胸痛缓解或消失。多数患者伴有咳嗽。 实验室和辅助检查 确定胸腔积液检查
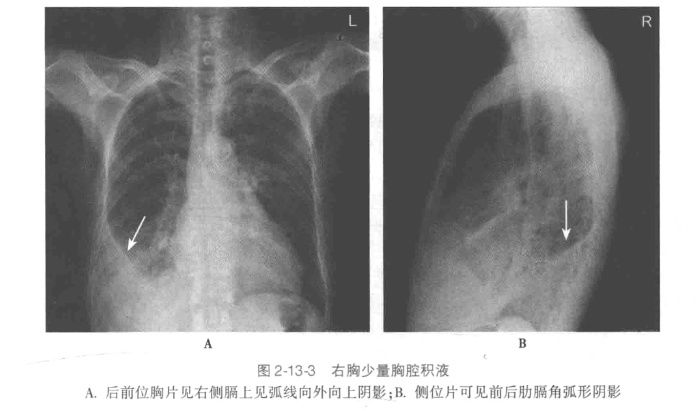
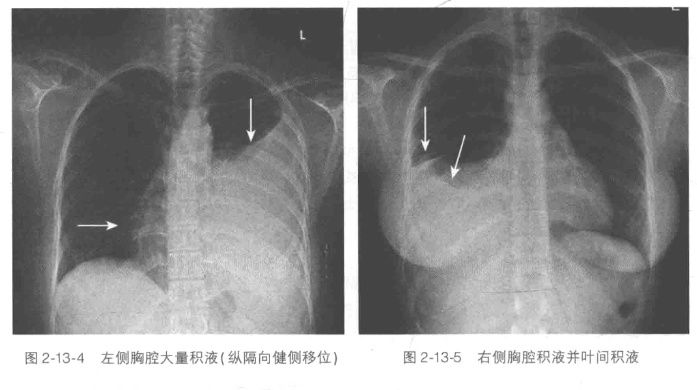
胸部X线:少量不易发现;达300-500ml时,肋膈角变顿。
积液量判断,1. 少量胸腔积液:积液在第4前肋间以下;2. 中量胸腔积液:第4前肋之间;3. 大量胸腔积液:第2前肋以上。
文章插图
文章插图
胸部CT:可以发现少量胸腔积液
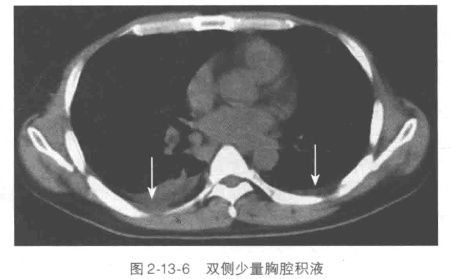
文章插图
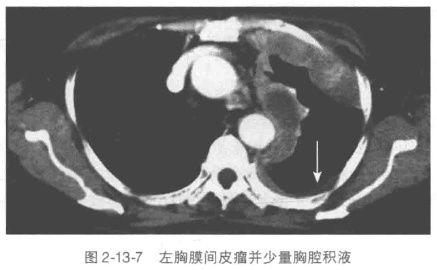
文章插图
超声:对于确定有无胸腔积液以及积液量、部位、胸腔穿刺的定位均有重要价值;超声引导下胸腔穿刺可用于局限性胸腔积液或粘连分隔胸腔积液。
胸腔穿刺和胸水检查
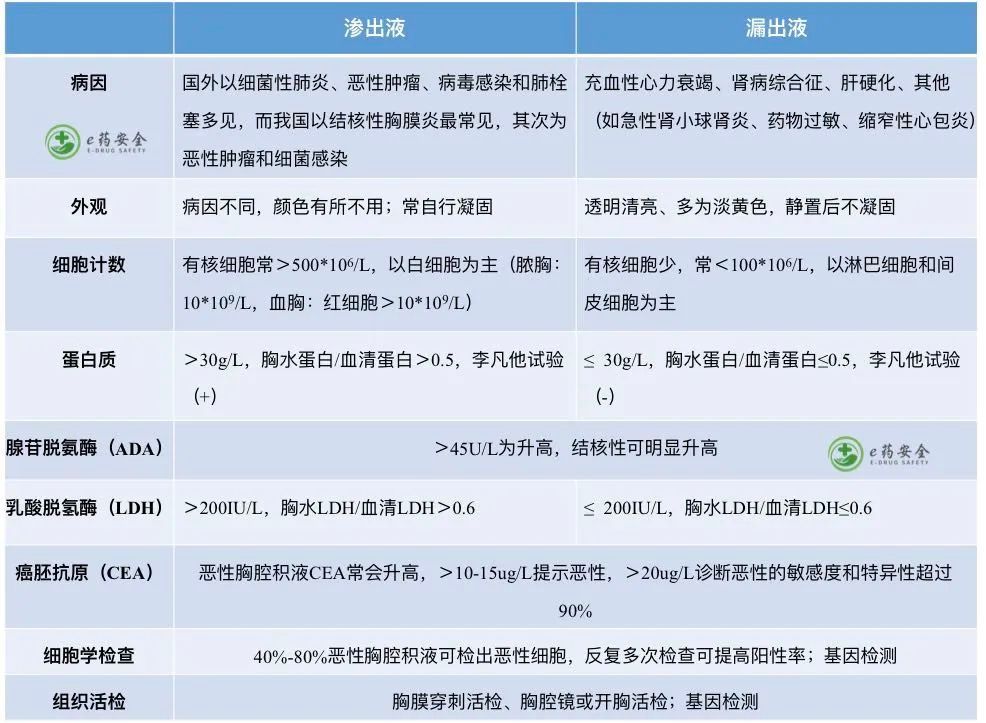
文章插图
胸腔积液的分类
胸腔积液的治疗[1-3]
胸腔积液是胸部或全身疾病的一部分,其病因治疗尤为重要。临床治疗包括胸腔积液消除和病因治疗。漏出液常在纠正病因后吸收,不需要抽液。下面我们主要简要介绍恶性胸腔积液的治疗。
病因治疗
全身化疗、靶向治疗等。针对病因治疗有效,胸腔积液会吸收减少。
胸腔穿刺引流 渗出性胸水长期蓄积会影响正常的回收系统,使胸水难以吸收,胸膜增厚。对积液生长迅速、量大、症状重,需要行穿刺引流 (但反复引流可导致蛋白大量丢失,加速患者衰竭) ,建议在超声定位或引导下进行穿刺引流 (明显减少并发症的发生率,比如气胸、血胸) ,第一次引流量≤600ml,最多不超过1000ml,缓慢引流 (避免复张性肺水肿、胸膜反应等) 。反复穿刺容易导致胸膜粘连包裹。
备注:
AMPLE-2研究[4]:积极排液和依据症状需要排液对于MPE患者来说,都能很好地控制呼吸困难的症状,但积极排液在促进胸膜自发固定方面则更行之有效。依据AMPLE-2研究倾向采取更加积极排液。
2018 ATS/STS/STR临床实践指南[5]:对于胸腔置管引流相关感染的患者,通过直接进行抗感染治疗而不去除导管通常是足够的。如果感染无法改善,建议去除导管。
胸膜固定术 使用硬化剂,诱发无菌性炎症,使胸膜粘连,闭锁胸膜腔,减少胸腔液体生成。胸腔内注射硬化剂可致胸膜炎性胸痛,行胸膜固定术前经引流管注射局麻药可减轻不适感。利多卡因是胸腔注射最常用的局麻药,常用剂量为3mg/kg,一次最大剂量为250mg。 滑石粉是最有效的胸膜固定剂,胸腔内注射滑石粉匀浆或喷洒滑石粉粉末,每次剂量一般为2.5-10g。胸腔内注射硬化剂后可短暂夹闭肋间引流管(1 h),以防药物迅速流出胸腔。一般注射硬化剂24-48 h内拔除引流管,前提是胸部X线证实肺完全复张且MPE引流量<150 ml/d。如未达至拔管指征,应适当延长引流时间。另外,肺萎缩是胸膜固定术失败的最主要原因,推荐继续引流胸水,根据肺复张情况决定是否再次行胸膜固定术。 目前国内无医用滑石粉的来源,在我国不适用滑石粉控制胸腔积液。 博来霉素是另一种可选择的硬化剂,疗效中等,每次剂量一般为45~60mg。其他可供选择的硬化剂还有短小棒状杆菌、多西环素、四环素等,疗效不一。
备注: 2018 ATS/STS/STR临床实践指南[5]:在有症状的恶性胸腔积液且伴肺不张的患者中,如果胸膜固定术或引流失败了,或局限性胸腔积液,行胸腔置管引流术优于化学性胸膜固定术。 2018年《NEJM》发表的一项研究显示[6],埋管引流后行胸膜固定术的效果明显优于单纯行埋管引流。 胸腔局部治疗
胸腔内注入抗肿瘤药物(如顺铂、博来霉素)、抗血管药物等。
血管内皮生长因子(vascular endothelial growth factor,VEGF)可以增加血管通透性,对恶性胸腔积液的形成有促进作用,而贝伐单抗是VEGF的抗体,可以与VEGF结合,抑制VEGF的作用,从而抑制血管内皮细胞的新生,显著减少肿瘤内部血管的生成,阻碍肿瘤的生长、迁移。
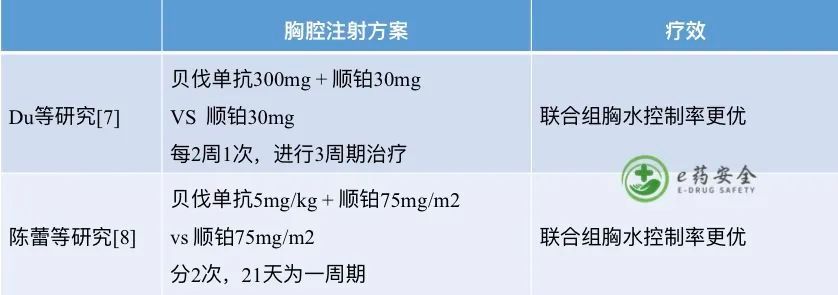
文章插图
胸腔给药方法
胸腔局部治疗时应注意: ①注射药物前应先抽液,减少胸水,以利提高治疗效果; ②注射药物同时可注入少量利多卡因,可减轻局部胸痛及发热症状; ③嘱患者在注药后24小时内卧床休息并定时不断更换体位,以便药物能与胸膜或病灶广泛接触,达到最佳治疗效果。 营养支持 患者反复胸腔引流,往往会使大量蛋白质丢失,需要静脉输注白蛋白,并注意纠正电解质紊乱和补充维生素。 另外,如果是肺癌手术后的由于蛋白引起的胸水,可以适当补充蛋白质,最好是吃一些优质的蛋白。比如深海鱼、豆类等。如果是乳糜样的胸水,像浓稠的淡黄色牛奶一样,那么治疗期间一定少吃油脂类的食物。
参考文献
[1]徐逸冰,张沂平,王文娴.恶性胸腔积液在肺癌中的研究进展[J].实用肿瘤志,2021,36(1):89-94.
[2]八年制《内科学》(第三版)
[3]中国恶性胸腔积液诊断与治疗专家共识组.恶性胸腔积液诊断与治疗专家共识[J].中华内科杂志,2014,53(3):252-256.
[4]Muruganandan S, Azzopardi M, Fitzgerald DB, et al. Aggressive versus symptom-guided drainage of malignant pleural effusion via indwelling pleural catheters (AMPLE-2): an open-label randomised trial. Lancet Respir Med. 2018 Sep;6(9):671-680. doi: 10.1016/S2213-2600(18)30288-1.
[5]Feller-Kopman DJ, Reddy CB, DeCamp MM, et al. Management of Malignant Pleural Effusions. An Official ATS/STS/STR Clinical Practice Guideline. Am J Respir Crit Care Med. 2018 Oct 1;198(7):839-849. doi: 10.1164/rccm.201807-1415ST.
[6]Bhatnagar R, Keenan EK, Morley AJ, et al. Outpatient Talc Administration by Indwelling Pleural Catheter for Malignant Effusion. N Engl J Med. 2018 Apr 5;378(14):1313-1322. doi: 10.1056/NEJMoa1716883.
[7]Du N, Li X, Li F, et al. Intrapleural combination therapy with bevacizumab and cisplatin for non-small cell lung cancer?mediated malignant pleural effusion. Oncol Rep. 2013 Jun;29(6):2332-40. doi: 10.3892/or.2013.2349.
【 治疗|肺癌,胸腔积液的诊断与治疗】 [8]陈雷,夏书月.贝伐单抗联合顺铂治疗非小细胞肺癌恶性胸腔积液的效果和安全性[J].上海交通大学学报(医学版),2015,35(8):1194-1198.
- 一个治疗强迫症和恐惧症的案例,释放情绪做真实的自己才会疗愈
- 手术治疗|老年人骨质疏松建议及早服药
- 重症医学科|州二院运用CRRT治疗新技术挽救患者生命
- 幽门螺旋杆菌感染|清除幽门螺旋杆菌选对治疗方案是恢复胃健康的关键
- 诊断|儿童慢性咳嗽的诊断治疗
- 济南|济南2例确诊病例病情稳定,实施抗病毒、调解免疫等个性化治疗
- 诊疗|前列腺癌患者迎来治疗新突破,助力前列腺癌诊疗发展
- 系列|王者荣耀:赵云新皮肤曝光!鬼谷子将新增治疗?
- 黑科技|风心病控制不好要手术?瓣膜修补、置换该咋选?治疗黑科技大盘点
- 淋巴结|哈医大肿瘤医院副院长张清媛教授为您讲解淋巴瘤的治疗与预防
